Лечение патологий пародонта, спровоцированных эмалевыми жемчужинами
 Патологии пародонта – это группа заболеваний, поражающих поддерживающий аппарат зуба, которые вызваны влиянием патогенной микрофлоры. Восприимчивость к данным поражениям очень вариативна и в большей мере зависит от иммунного ответа организма на процесс микробной контаминации. Несмотря на то, что зубной налет является основным этиологическим фактором пародонтита, прогрессирование патологии, как и ее клинические проявления, во многом зависят от приобретенных, местных, системных и генетических факторов, которые могут модифицировать восприимчивость организма к инфекционным агентам. Также хорошо известно, что изменения морфологии зуба и локальной анатомии могут быть факторами, предрасполагающими к возникновению изолированной зоны воспаления, которая по своей сути является нишей развития и жизнедеятельности пародонтопатогенных бактерий. Эмаль, которая, как правило, представлена лишь в коронковой части зуба, в некоторых случаях может быть найдена и в области корня или в пришеечных участках в форме эктопически сформированных эмалевых жемчужин.
Эмалевые жемчужины – это не что иное, как аномалии развития зубов, также называемые энамеломами, эмалевыми каплями, глобулами, узелками или эмалевыми экзостозами. Эти формирования часто ассоциируются с локализированным пародонтитом и прогрессированием патологии, непосредственно связанной с размером жемчужины и ее расположением относительно области фуркации. Некоторые исследования доказали, что в области эмалевых жемчужин вместо соединительнотканевого соединения формируется лишь гемидесмосомальная связь, которая является менее резистентной к воздействию бактериального налета. Невозможность обеспечения адекватного уровня гигиены в области жемчужины, а также ее непосредственная близость к области фуркации корней провоцируют прогрессирование уже начавшегося пародонтита, поскольку жемчужина по своей сути увеличивает потенциальную область для контаминации патогенными бактериями, а также препятствует проведению полной очистки микробной биопленки в области пародонтального кармана. Существует ограниченное количество литературных данных, посвященных особенностям лечения локализованного пародонтита, ассоциированного с эмалевыми жемчужинами, без проведения экстракции зуба. До сих пор лишь в двух исследованиях сообщалось о клиническом эффекте применения хирургического лечения для удаления эмалевых жемчужин в комбинации с удалением зубного камня и очисткой поверхности корней, а также дальнейшим проведением остеотомии или остеопластики. В обоих исследованиях был достигнут благоприятный результат лечения с восстановлением стоматологического здоровья, личного комфорта и полноценной функции у исследуемых пациентов. Но в большинстве случаев методом лечения локализованного пародонтита, ассоциированного с эмалевыми глобулами, является не что иное, как удаление причинного зуба.
Целью данной статьи является демонстрация клинического случая лечения локализованного пародонтита, ассоциированного с четырьмя эмалевыми жемчужинами в области трех верхних моляров, без проведения процедуры экстракции. Все обнаруженные объекты «adamantinóideas» поддавались также гистологическому исследованию с целью детализированного анализа.
Клинический случай: особенности диагностики и лечения
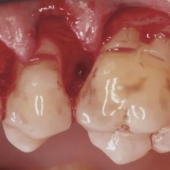
Данные данного клинического случая были получены из истории болезни пациента, который проходил пародонтологическое лечение на кафедре Пародонтологии и имплантологии в Нью-Йоркском университете. 47-летняя пациентка была направлена для обследования и лечения процессов воспаления и потери соединительнотканного прикрепления в области 2, 7-10, 14 и 15 зубов. Пациентка также жаловалась на ретенцию пищи и болевые ощущения в области между 14 и 15 зубами. Общее состояние здоровья не было отягощено сопутствующими заболеваниями или курением. С целью диагностики проводили комплексное исследование пародонта, измеряя глубину карманов, кровоточивость при зондировании, и проводя клиническую оценку потери соединительнотканного прикрепления (от цементно-эмалевый границы к маргинальному краю десен). Карманы с глубиной зондирования больше 3 мм и/или кровотечением рассматривались как патологические. С помощью рентгенографических снимков и внутриротовых фотографий удалось верифицировать четыре объекта эмалевых жемчужин со следующей локализацией: на медиальной стороне 2 зуба (жемчужина № 1) (фото 1 и 2); в области альвеолярной кости между зубами 13 и 14 (жемчужина № 2) (фото 3); на дистальной стороне 14 зуба (жемчужина № 3) (фото 3 и фото 4); на медиальной стороне 15 зуба (жемчужина № 4) (фото 3 и фото 5). Жемчужина № 3 также визуализировалась в ходе обычного клинического исследования. Признаков подвижности или кариозного поражения в области проблемных зубов обнаружено не было, а результаты тестов витальности пульпы находились в пределах нормы.
Фото 1. Периапикальная рентгенограмма перед удалением эмалевых жемчужин: жемчужина № 1 визуализируется как плотный гладкий рентгенконтрастный объект медиальной поверхности 2 зуба.
Фото 2. Интраоральная фотография эмалевой жемчужины № 1, расположенной на медиальной поверхности 2 зуба.
Фото 3. Периапикальная рентгенограмма перед удалением эмалевых жемчужин: эмалевая жемчужина № 2 визуализируется в интерпроксимальной области между 13 и 14 зубами; эмалевую жемчужину № 3 можно увидеть на дистальной поверхности 14 зуба, № 4 – на медиальной поверхности 15 зуба.
Фото 4. Интраоральная фотография эмалевой жемчужины № 3, расположенной на дистальной поверхности 14 зуба в области фуркации.
Фото 5. Интраоральная фотография эмалевой жемчужины № 4, расположенной на медиальной поверхности 15 зуба.
После получения информированного соглашения пациента было начато пародонтальное лечение, состоящее из тотальной санации ротовой полости, удаления зубного камня и очистки поверхности корней зубов под местной анестезией (2% лидокаин с адреналином 1: 100000). Данные процедуры проводили в области всех зубов верхней челюсти с целью уменьшения болевых и воспалительных признаков поражения тканей. Пациентке было предписано применение ротового ополаскивателя 0,12% глюконата хлоргексидина (Peridex, 3M ESPE) два раза в день в течение 10 дней, и прием ибупрофена (600 мг три раза в день в течение 3 дней) для облегчения болевых ощущений и в качестве противовоспалительного. Больной напомнили о необходимости возвратиться на повторный прием через 10 дней для оценки состояния области операционного вмешательства.
Через девять недель после начальной терапии был проведен открытый кюретаж в области левых верхних моляров под местной анестезией (2% лидокаина с 1: 100000 адреналина) согласно протоколу, используемому при предыдущем лечении. Во время этой процедуры были успешно удалены три жемчужины: жемчужина № 2 (размером 3 мм х 2 мм) была удалена с помощью пинцета (фото 6), а жемчужины № 3 (размером 2 мм х 2 мм) (фото 4-6) и № 4 (размером 1 мм х 1 мм) (фото 5-6) с использованием костных кусачек. Апикальнее жемчужины № 3 были обнаружены отложения зубного камня, которые в последствии были удалены. Дополнительно были проведены процедуры удаления всех зубных отложений и полной очистки поверхности корней. Первичного закрытия раны добились посредством ушивания лоскута с помощью викриловых нитей VICRYL 4.0 (Ethicon), и достижением адекватного гемостаза. Жемчужины № 2 и 3 были отправлены для дальнейшего гистологического анализа. Пациентке предписали полоскания 0,12% раствором хлоргексидина глюконата в течение 10 дней, пока она снова не сможет возобновить проведение обычных гигиенических процедур, а также назначили прием ибупрофена (600 мг три раза в день в течение 3 дней).
Фото 6. Внеротовые фотографии эмалевых жемчужин № 2 (вверху слева), № 3 (вверху справа), и № 4 (снизу) после их удаления. Каждая метка пародонтального зонда равна 1 мм.
Через две недели после проведения открытого кюретажа на левой стороне верхней челюсти, аналогичная процедура была проведена с правой стороны. В ходе манипуляции с помощью пинцета удалили жемчужину № 1 (размером 1,5 мм х 1 мм), которая находилась на медиальной стороне 2 зуба (фото 1). Алгоритм последующих полосканий и приема ибупрофена был предписан идентично плану, рекомендованному раннее. Пациентка вернулась в клинику через 10 дней после операции с целью удаления швов и для оценки состояния области операционного вмешательства. Во время последующих визитов через 3 и 9 месяцев после первой процедуры открытого кюретажа проводилась клиническая регистрация пародонтальных параметров (измерение глубины карманов, индекса кровоточивости, соотношения цементно-эмалевой границы и маргинального края десен).
Гистологический анализ
Для гистологического анализа были использованы жемчужины, изъятые из области между 13 и 14 зубами (жемчужина № 2) и с дистальной поверхности 14 зуба (жемчужина № 3). Образцы обрабатывались в градуированных растворах этанола (70%, 85%, 95% и 100%) по 12 часов в каждом, после чего дважды по 8 часов в 100% растворе метилсалицилата. Данная процедура сопровождалась инфильтрацией полиметилметакрилата (ПММА) (Fisher Scientific) в течение 3 дней, с последующим окончательным погружением исследуемых объектов в субстанцию ПММА. Жемчужины сохранялись в ПММА при температуре 37 ° С в течение 3 дней, после чего подвергались воздействию ультрафиолетового света в течение еще 3 дней. Для вертикального секцирования образцов в щечно-лингвальной плоскости использовали низкоскоростные пилы (IsoMet, Buehler LTD). Образцы фиксировали в плексигласе, после чего формировали срезы толщиной 150 мм, которые машинным методом шлифовали и полировали до толщины 50-60 мм, а затем вручную - до 1 мм. Окончательные тонкие срезы исследовались без окраски в поляризованном свете микроскопа (Leica DM5000, Leica Microsystems Inc).
Подготовка образцов для исследования с помощью сканирующей электронной микроскопии
Два гистологических среза, которые изучались в ходе поляризационной микроскопии, были также исследованы с помощью визуализации спектра обратнорассеянных электронов в ходе электронной сканирующей микроскопии (SEM-BSE). Срезы были протравлены 37% фосфорной кислотой на протяжении 5 секунд и промыты под дистиллированной водой в течение 15 секунд. После чего их высушили воздухом и без дополнительного покрытия передали для изучения с помощью BSE-SEM в Zeiss EVO (Zeiss) (рабочее расстояние - 8,5 мм, ускоряющееся напряжение – 15 кВ, сила тока – 230-600 Па, показатели давления – 30-50 Па).
Результаты
При анализе результатов SEM было установлено, что все образцы эмали имели одни и те же морфологические характеристики с незначительными отклонениями структуры в каждом из них.
Жемчужина № 2
Жемчужина № 2, которая была изъята из области между 13 и 14 зубами, на поперечном разрезе имела полулунную форму эмали с наличием дентина и минерализованного матрикса в центре структуры. Минерализованный матрикс окружал отдельные участки дентина и даже небольшие порции «пришеечной» эмали (фото 7). Структура эмали напоминала нормальную: визуализировались призмы и поперечная исчерченность, которая указывала на предполагаемую ежедневную секрецию до 4 мм. Интересно, что выше призматического слоя были найдены наслоения апризматической эмали, которые расширялись в правую сторону, при этом с каждым днем слои эмали равномерно наслаивались друг на друга (фото 7). В центре дентина, где обычно находится полость пульпы, был обнаружен вторичный диспластический дентин (фото 7 и фото 8). Пришеечная эмаль была покрыта очень тонким слоем тканей (предполагаемо цементом), на которых был обнаружен слой Шарпеевых волокон. После были обнаружены участки очень тонкого слоя эмали, покрыты достаточным слоем цемента, и более широким слоем из Шарпеевых волокон. Ближе к правой стороне, смежной с слоем Шарпеевых волокон, в котором наблюдались трещины, был найден очень тонкий слой эмали. Контур поверхности имел бороздки на одной стороне дентина жемчужины. Поверхность дентина, обращенная к диспластическому дентину, демонстрировала кластическую активность, указывая на то, что визуализированные борозды были сформированы путем расщепления минерализованного матрикса. Вторичный матрикс, которая заполнил эти борозды, является тем же диспластическим дентином, содержащим одонтобластные тубулы. Поверх данной вторичной ткани был найден слой Шарпеевых волокон различного направления. Очевидно, что диспластический дентин хорошо интегрировался со слоем Шарпеевых волокон (фото 8), а на стыке диспластического дентина и слоя Шарпеевых волокон была найдена небольшая петля эмали, инкапсулированная в структуре прикреплённых волокон Шарпея.
Фото 7. Гистологический срез эмалевой жемчужины № 2, сформированный в процессе поляризационной микроскопии: эмаль в форме полумесяца на поперечном сечении с левой стороны (E), дентин в центре (D), минерализованной матрикс (волокна Шарпея [SFB]) окружает дентин и небольшие порции пришеечной эмали. Ширина исследуемого поля = 3,8 мм.
Фото 8. Результаты электронной микроскопии гистологического среза эмалевой жемчужины № 2. На поверхности дентина (D), обращенной к диспластическому дентину (DD), видны следы резорбтивной активности: сформированная борозда имеет вид сот, сформировавшихся в процессе распада минерализованного матрикса. Вторичный матрикс, заполняющий борозду, похож на диспластический дентин, содержащий некоторые канальцы одонтобластов (ОТ). Поверх этой вторичной ткани находятся волокна Шарпея различного направления. Очевидно, что диспластический дентин хорошо интегрирован с Шарпеевыми волокнами. Ширина исследуемого поля = 400 мкм.
Жемчужина № 3
Структура эмали и дентина жемчужины № 3 оказалась нормальной (фото 9): в эмали были обнаружены призмы и дневная поперечная исчерченность (фото 10). При большем увеличении можно было увидеть толстый слой апризматической эмали и дентина в центре жемчужины.
Фото 9. Гистологический срез эмалевой жемчужины № 3. Структуры эмали (Е) и дентина (D) напоминают физиологические, визуализируются эмалевые призмы и следы поперечной исчерченности, сформировавшейся вследствие ежедневной активности. Ширина исследуемого поля = 3,8 мм.
Фото 10. Результаты электронной микроскопии гистологического среза эмалевой жемчужины № 3. Визуализируются нормальная структура эмали, содержащая призмы (идущие от верхней правой границе к нижней левой) и ежедневная исчерченность (темные линии, пересекающие диаметры призм [см. стрелки]). Апризматичная эмаль (AE) также содержит ежедневные инкрементные линии (стрелки). Ширина исследуемого поля = 100 мкм.
Оценка состояния пародонта
Деструкционные явления в тканях пародонта через 3 и 9 месяцев после удаления эмалевых жемчужин значительно уменьшились: отсутствовала кровоточивость во время зондирования, а симптомы локализованного пародонтита разрешились после удаления эмалевых жемчужин, удаления зубного камня и очистки поверхности корней, а также после проведения хирургического лечения. В области 2 зуба глубина кармана со щечной стороны уменьшилась с 4 до 1 мм, при этом признаков рецессии десен вообще не наблюдалось. В области 13 зуба глубина карманов также уменьшилась на 1 мм вокруг всех поверхностей, а признаки незначительной рецессии десен стабилизировались. В области 14 зуба глубина карманов уменьшалась на 1-4 мм с разных сторон, а в области 15 зуба – на 2-3 мм. Также в области 14 и 15 зубов прекратились симптомы кровоточивости во время зондирования, а также стабилизировалась высота десен.
Обсуждение
Анатомические факторы, например, такие как наличие эмалевых жемчужин, могут провоцировать возникновение локализованного пародонтита посредством увеличения ретенции зубного налета и нарушения гигиены в области эмалевой глобулы. Кроме того, эктопическая эмалевая структура в некоторой мере защищает образовавшийся в ее области зубной налет от действия ферментов слюны, что также увеличивает уровень бактериальной контаминации. В проведенных раннее исследованиях было доказано прямое влияние эмалевых жемчужин на возникновение локализованного поражения пародонта. Ранняя диагностика эмалевых образований сопутствует адекватному выбору соответствующего метода лечения (одонтопластики, туннелирования, сепарации корней, резекции, направленной реплантации или экстракции) для предотвращения прогрессирования патологического процесса.
В данном клиническом случае продемонстрировано прямую патогенетическую связь между наличием эмалевой жемчужины и возникновением локализованного пародонтита. Успешных результатов лечения последнего удалось добиться путем удаления эктопических эмалевых образований в комбинации с удалением зубного камня, очисткой поверхности корней и проведением хирургических манипуляций. В различных исследованиях был продемонстрирован аналогично успешный результат при применении того же алгоритма лечения. Жемчужина № 3 на дистальной поверхности 14 зуба играла роль резервуара для зубного налета и депо для накопления пищевых остатков. Из-за данной структуры пациентка не могла обеспечить надлежащий уровень гигиены в данной области, поэтому цель терапии состояла в хирургическом удалении жемчужины для того, чтобы обеспечить адекватные условия для проведения повседневной гигиены. Через 3 и 9 месяцев после пародонтального лечения с выполнением открытого кюретажа и очисткой поверхности корней в области 2, 14 и 15 зубов, удалось добиться стабильных и благоприятных результатов: глубина карманов не превышала 3 мм, признаков кровотечения при зондировании не наблюдалось. Следует отметить, что на этапах предоперационной диагностики определение глубины карманов было не весьма достоверным, поскольку наличие эмалевой эктопии само по себе нарушает объективность диагностического метода.
Гистоморфологические находки участков диспластических эмали и дентина при поляризационной микроскопии были подтверждены как в данном клиническом случае, так и в ряде других исследований. Более ранние исследования сообщали о наличии призм и междупризменных пространств в структуре эмалевых жемчужин, что было подтверждено и в данном случае анализа структуры эмалевых эктопий. Поперечные срезы эмалевых призм продемонстрировали периодичность в 4 мм, что несколько отличалось от результатов, полученных в других исследованиях, где верифицированная периодичность составляла 3,2 мм и 3 мм соответственно. Шарпеевы волокна, которые были обнаружены в непосредственной близости к цементу жемчужины № 2, также встречались при других исследованиях эмалевых глобул.
Количество литературных данных относительно распространенности эмалевых жемчужин довольно ограничено: в предыдущих двух исследованиях было установлено, что встречаемость эмалевых эктопий составляет 0,82-28%, причем наиболее часто они встречаются в области третьих моляров, второго и первых моляров – 65,9%, 15,2% и 11%, соответственно. На верхних молярах эмалевые жемчужины встречаются в четыре раза чаще, чем на нижних, причем обычно на медиальных и дистальных поверхностях зубов. Средний диаметр жемчужин составляет 0,96-1,9 мм, а среднее расстояние до цементно-эмалевой границы – 2,8 мм. В данном клиническом случае три из четырех жемчужин были связаны с первым или вторым молярами, а их средний диаметр составлял 1,5 мм.
Как ни странно, генетические факторы не играют решающей роли в формировании эмалевых жемчужин. В 1965 году Cavanha предложил классификацию эмалевых эктопий на основе гистологической структуры и локализации относительно поверхностей зуба. Микроскопические эмалевые жемчужины могут быть классифицированы как: истинные жемчужины эмали; эмалево-дентинные жемчужины; эмалево-дентинные жемчужины с наличием пульпы; "Adamantinóideas" Родригеса Понте (маленькие узелки эмали, найденные в пародонте) и межзубные эмалевые жемчужины в структуре дентина.
В данном клиническом случае жемчужины № 1, 3 и 4, можно классифицировать как эмалево-дентинные и непосредственно связанные с 2, 14 и 15 зубами соответственно. Жемчужина № 2 была расположена в межпроксимальном участке между 13 и 14 зубами, не провоцировала никаких признаков локализованного пародонтита и не была связана непосредственно с каким-либо зубом, поэтому ее можно классифицировать как adamantinóideas Родригеса Понте, хотя авторы нашли лишь один случай регистрации данного образования в литературе. Причиной этому может быть расположение жемчужины, при котором она не имеет непосредственного контакта с зубодесневой бороздой. Жемчужина была расположена в тканях пародонта над альвеолярной костью и была полностью покрыта кератинизированной прикрепленной десной, таким образом, она была защищена от воздействий со стороны полости рта. Формирование данной эмалевой эктопии может быть объяснено механизмом аналогичным для образования сверхкомплектных бугорков или фиссур, то есть наличие жемчужины ассоциировано с изменениями, которые проходили в период дентиногенеза.
Выводы
Данный клинический случай является первым зарегистрированным в литературе, когда в условиях клинической диагностики эмалевая жемчужина, напрямую не связанная со структурой зуба, была идентифицирована в области пародонта. Хирургический подход к удалению эмалевых эктопий в комбинации с механической очисткой тканей пародонта помог избавиться от симптомов локализированного пародонтита. Стабильность эффективного результата лечения была зарегистрирована через 9 месяцев после ятрогенного вмешательства. Для подтверждения тенденций, представленных в данном отчете, а также для обоснованной аргументации хирургических методов лечения эмалевых жемчужин, требуется проведение дополнительных долгосрочных исследований, результаты которых помогли бы сформировать единую концепцию этиологии, диагностики и терапии эмалевых эктопий.
Авторы: Simon Pardinas Lopez, DDS, MS; Roger N. Warren, DDS; Timothy G. Bromage, PhD; Ioana Chesnoiu Matei, DDS, MSc; Ismael Khouly, DDS, MS, PhD
|
